La osteocondrosis sin tratamiento no solo causa dolor persistente en la espalda o el cuello, sentido de la inspiración incompleto o trastornos cardíacos. Es peligroso al apretar las raíces nerviosas, lo que puede causar parálisis, alteración de la sensibilidad, función eréctil e incontinencia urinaria y de heces. Al crecer en la columna cervical, la osteocondrosis conduce a una disminución en el suministro de sangre al cerebro, lo que provoca dolores de cabeza, mareos y empeoramiento de la actividad mental. Además, los cambios que ocurren en un segmento de la columna pronto se propagan a otros segmentos y luego al resto de la columna vertebral.
En el artículo consideraremos los tipos y clasificaciones (grados, etapas) de la osteocondrosis. Esto ayudará a alguien con un diagnóstico similar a comprender mejor su condición actual con la progresión de la enfermedad y el posible tratamiento.
Tipos y clasificaciones de enfermedades.
La osteocondrosis es una violación de la nutrición, la eliminación de células muertas y sus productos metabólicos (llamados "escoria") en los discos (capa especial que absorbe los golpes) entre las vértebras, así como en partes del cuerpo vertebral. adyacente a él desde abajo y desde arriba.
¿Qué es la osteocondrosis?
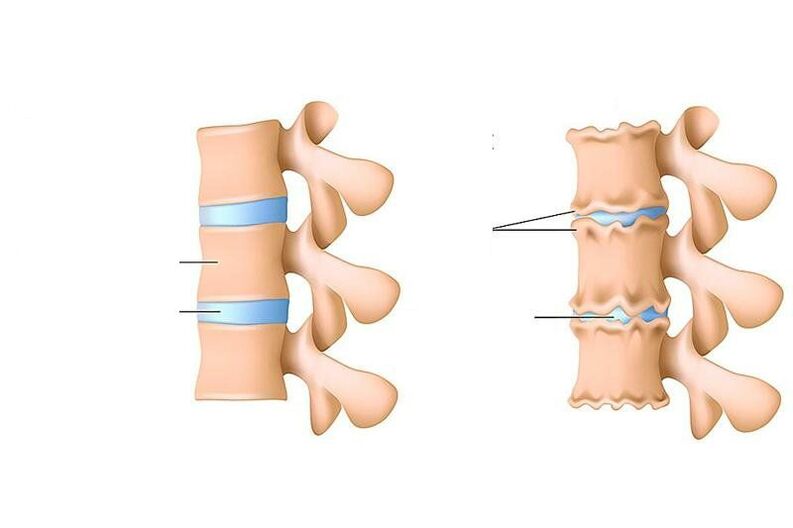
En adultos, el diagnóstico de "osteocondrosis" se entiende únicamente como el desarrollo de procesos distróficos (relacionados con la desnutrición) en el cartílago de la columna vertebral. Si, en adultos, ocurre un proceso similar a la osteocondrosis (adelgazamiento del tejido cartilaginoso que recubre uno y otro hueso en una articulación, cambios posteriores en el hueso mismo) en una de las articulaciones (por ejemplo, en la articulación de la rodilla), esto se denomina artrosis deformante. .
Durante la adolescencia (de 11 a 18 años), el término "osteocondrosis" se usa no solo en la columna vertebral. Este proceso se llama osteocondrosis juvenil (joven). Cuando se desarrolla en la columna vertebral, se denomina enfermedad de Scheuermann. Pero también puede tener otras localizaciones (para más detalles ver el apartado correspondiente).
La clasificación de la osteocondrosis tiene en cuenta:
- donde se desarrolla la desnutrición departamental (clasificación según localización);
- qué tan gravemente se ve afectado el disco intervertebral (clasificación de la osteocondrosis por período);
- si ahora hay inflamación aguda o si cede (clasificación doméstica de grupos por etapa).
Los adultos también tienen un tipo separado de osteocondrosis. Esta es la enfermedad de Kienböck en adultos (osteocondrosis del hueso lunar, que se encuentra entre los huesos de la muñeca).
El diagnóstico también puede indicar que la osteocondrosis es postraumática. Esto significa que el inicio de la violación de la estructura del disco intervertebral, la placa hialina ubicada entre el cuerpo vertebral y el disco, así como el propio cuerpo vertebral, es causado por un traumatismo. La lesión puede ser inmediata y grave (p. ej. , con un fuerte golpe en la columna), pero la osteocondrosis postraumática también puede desarrollarse como resultado de una lesión permanente con fuerza no tan grande (p. ej. , inclinación constante con peso en un cargador . O un atleta que realiza inclinaciones, levantando pesas sin la supervisión de un entrenador experimentado).
Osteocondritis de la columna
La osteocondrosis de la columna vertebral se divide en varios tipos. Este es:
- Osteocondrosis de la región cervical.
- Osteocondrosis de la región torácica.
- Osteocondrosis lumbar.
- Osteocondrosis de la región sacra.
A menudo, la osteocondrosis lumbar y sacra se considera una sola enfermedad: la osteocondrosis de la columna lumbosacra. Esto se debe a las características estructurales de esta sección trasera (lo consideraremos en la sección correspondiente).
En algunos casos, la osteocondrosis del cóccix puede desarrollarse cuando se afecta el cartílago articular entre el sacro (en adultos son 5 vértebras unidas) y el cóccix (está formado por 3-5 vértebras). La enfermedad es más común en mujeres después de un parto espontáneo (especialmente cuando la madre tiene una pelvis estrecha o un peso fetal de más de 4 kg), pero puede desarrollarse con estas lesiones, cirugías y deformidades de la columna. Debido a las características estructurales de la articulación sacrococcígea (ausencia del núcleo pulposo en ella, el área central de absorción de impactos que existe entre las vértebras de las regiones cervical, torácica y lumbar), es más exacto llamar daño al cartílago articular. artrosis de la articulación sacrococcígea que la osteocondrosis.
La osteocondrosis también puede desarrollarse en más de una parte de la columna vertebral. Cuando tal proceso se desarrolla en más de dos, se denomina generalizado.
Los síntomas de cada tipo de enfermedad se analizan en detalle en el artículo "Síntomas y signos de osteocondrosis.".
Un poco más sobre el término. Los científicos (4) creen que la frase "osteocondrosis intervertebral" es inaceptable. Primero, como resultado de este proceso, tanto el cuerpo vertebral se ve afectado (esto se muestra en el prefijo "osteo-") como el cartílago articular, la placa terminal del cuerpo vertebral ("-condrosis"). Es decir, no solo sufre el disco intervertebral, sino también las estructuras que lo rodean. Por lo tanto, es correcto decir "osteocondrosis espinal", y no de otra forma.
Osteocondrosis de la columna cervical
La región cervical se distingue por las siguientes características:
- esta es la única parte de la columna donde el disco intervertebral no está presente en ninguna parte entre las vértebras: no está presente entre la primera vértebra y la parte posterior de la cabeza, así como entre la primera y la segunda vértebra cervical;
- la parte lateral de la vértebra subyacente cubre la vértebra sobre ella desde el costado: resulta que esta última parece estar sentada en una "silla de montar";
- los bordes del cuerpo de las vértebras cervicales son alargados y se parecen un poco a un gancho apuntando hacia arriba, por lo que se llama "en forma de gancho". tales "ganchos" y las partes de las vértebras por encima de ellos no están simplemente en contacto: entre ellos hay las mismas articulaciones que en las extremidades: desde arriba, la superficie articular está cubierta con cartílago articular y la cápsula articular envuelve la articulación. Estas articulaciones le permiten hacer más, existente solo en este departamento de movimiento: inclinación y rotación. Pero "traen" problemas adicionales: se puede desarrollar artrosis (adelgazamiento del cartílago articular). Y aquí es donde se forman los osteofitos. Esto es peligroso: los osteofitos pueden apretar las fibras nerviosas o los vasos sanguíneos que pasan por esta parte.
Con el desarrollo de la osteocondrosis en la región cervical, cuando el disco intervertebral se vuelve más delgado y las vértebras mismas parecen hundirse, se interrumpe la nutrición y las articulaciones entre los "ganchos" vertebrales subyacentes y el cuerpo vertebral sobre ellos. En este caso, la artrosis de esta articulación se convierte en una complicación de la osteocondrosis.
En el segmento vertebral cervical, todos los tipos de movimiento son posibles:
- extensión y flexión;
- curvas laterales;
- Giro de vuelta,
mientras que el volumen de este movimiento es bastante grande. Este es un peligro en términos del desarrollo de la osteocondrosis, que es característica solo del área cervical.
La mayor movilidad se observó en las articulaciones entre la 4ª y 5ª, así como la 5ª y 6ª vértebras cervicales (10, 11). La osteocondrosis no afecta la superficie articular entre la vértebra 1 y la parte posterior de la cabeza, así como el cartílago articular entre las vértebras 1 y 2.
Las estructuras más importantes en la región cervical son:
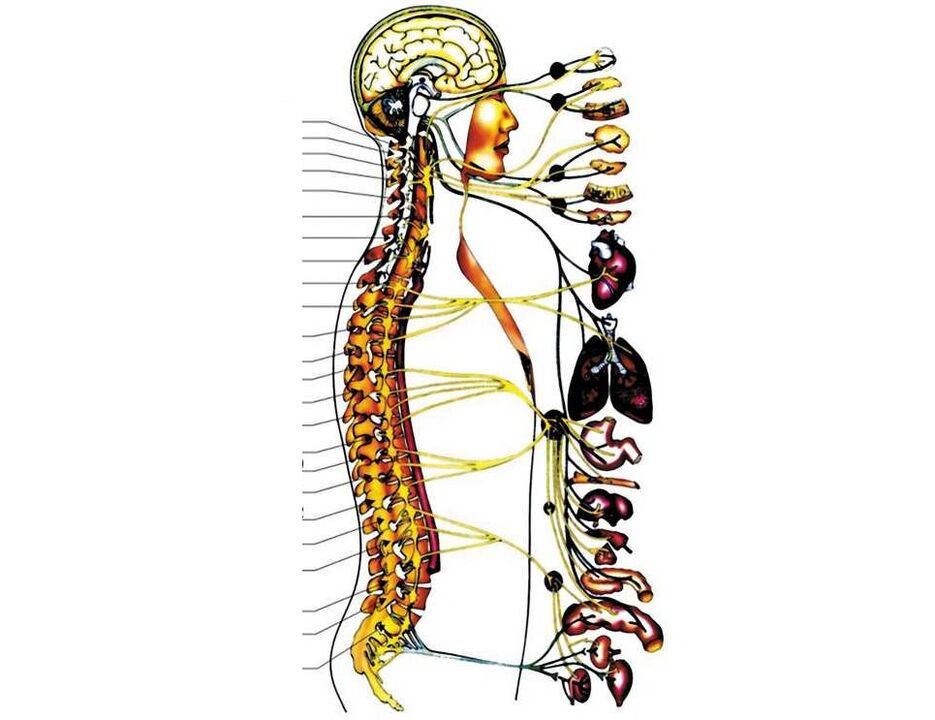
- en la superficie lateral de todas las vértebras cervicales, en su proceso transversal, hay aberturas por donde pasan las arterias vertebrales, que llevan sangre al cerebro;
- en la primera vértebra cervical (es muy diferente de la vértebra cervical "normal") hay una transición del tronco encefálico a la médula espinal;
- debajo de 1 vértebra cervical, la primera raíz cervical de la médula espinal comienza a emerger de la médula espinal. Luego, entre las dos vértebras (superior e inferior), sale un par de nervios espinales (entre 1 y 2 vértebras, sale 1 par de nervios, entre 2 y 3, el segundo, y así sucesivamente). Los tres primeros van al cuello y sus órganos (glándula tiroides, faringe, laringe, tráquea), en parte a los ojos y oídos. Un par de cuartos nervios espinales van al músculo respiratorio principal: el diafragma, del quinto al séptimo par inhalan (proporcionan señales nerviosas) a la mano.
Con la osteocondrosis y la siguiente etapa: discos herniados, cualquiera de estas estructuras puede violarse. Esta es una situación muy peligrosa para la vida. Pero a menudo, la osteocondrosis se desarrolla en la región cervical inferior, violando 5, 6 o 7 raíces nerviosas espinales, lo que provoca que se interrumpa la sensibilidad (tacto, temperatura, vibración) y el movimiento de una mano, y se produce dolor. en él (con esa parte donde se estrecha el agujero intervertebral).
Osteocondrosis de la región torácica
Esta forma de osteocondrosis es relativamente rara. Esto se debe a la pequeña cantidad de movilidad en la región torácica.
Cada vértebra torácica está conectada no solo a las vértebras (superior e inferior), sino también a las costillas (cada vértebra está conectada a un par de costillas). Esto asegura la estabilidad de la zona torácica y limita la movilidad de la columna.
Las aberturas por donde salen los nervios espinales son más pequeñas que en otros departamentos. Se ha convertido en un canal a través del cual pasa la médula espinal. Por lo tanto, un mayor estrechamiento con el crecimiento de osteofitos (hueso "espinas" de las vértebras) puede resultar en una violación del suministro de sangre a la médula espinal (accidente cerebrovascular espinal).
Como parte de la raíz torácica del nervio espinal (hay 12 de ellos, como las vértebras), pasa una gran cantidad de nervios del sistema nervioso autónomo. Por lo tanto, cuando se violan las fibras nerviosas en la región torácica, además de interferir con la función del órgano previsto:
- desde la raíz entre las vértebras cervicales y la última vértebra torácica, parte de las fibras nerviosas van al ojo (pupila, músculo redondo del ojo);
- desde los dos primeros segmentos - hasta la mano;
- del segundo y décimo restantes: a los órganos de la cavidad torácica (corazón, pulmones, conductos grandes), a los órganos de la cavidad abdominal (hígado, estómago) y al espacio retroperitoneal (páncreas, riñones) (1),
También hay síntomas de trastornos del sistema nervioso autónomo: arritmias, ansiedad o miedo al infarto, sudoración, sensación de calor (los llamados "sofocos"), palidez, respiración acelerada.
Además, el cuarto segmento de la médula espinal, situado a la altura de la 2ª vértebra torácica, es una zona crítica de aporte sanguíneo a este órgano. Con una reducción en el diámetro del canal espinal, el accidente cerebrovascular espinal (muerte parcial de la médula espinal) se desarrollará más rápidamente aquí que con las violaciones de la médula espinal en otros lugares.
La osteocondrosis rara vez se desarrolla en discos entre 1 y 2, así como entre 2 y 3 vértebras. Ocurre con más frecuencia en las áreas 6-7 de las vértebras torácicas, donde hay una curvatura máxima en la parte posterior de la columna (cifosis).
Osteocondrosis de la columna lumbar
La osteocondrosis de la columna lumbar ocurre en aproximadamente el 50% de los casos. Esto se debe a la gran carga sobre esta parte de la columna (necesita soportar el peso), que aumenta aún más al ponerse en cuclillas (trabajo muscular sumado a cambios en el centro de gravedad del cuerpo), levantamiento de pesas, algunos movimientos incorrectos (p. ej. , mientras juega al fútbol con pelota, cuando tenga que atrapar la pelota, haga trabajo muscular, moviendo el centro de gravedad no hacia el centro, sino hacia el borde de la articulación entre las dos vértebras).
Además, la región lumbar es muy móvil y conecta la columna torácica inactiva y la columna sacra inmóvil.
A menudo, las lesiones del disco intervertebral, a partir de las cuales comienza la osteocondrosis, corresponden a la brecha entre la 4ª y la 5ª vértebra (aquí se observa la parte superior de la lordosis lumbar - protuberancia espinal), con menos frecuencia, entre la 5ª vértebra lumbar y la 1ª sacra. Este segmento es el más sobrecargado. Los discos entre las vértebras 1 y 2 y 2 y 3 se afectan con menos frecuencia porque tienen buena movilidad.
Osteocondrosis del sacro
La osteocondrosis aislada en la región sacra rara vez se desarrolla. Esto se debe al hecho de que las vértebras están unidas aquí y toda la carga tuvo que distribuirse de inmediato en todo el departamento. La osteocondrosis en el sacro se desarrolla cuando la región lumbar ha sufrido (debido a osteocondrosis, lesión u otra enfermedad), y las cinco vértebras unidas tienen que soportar el aumento de carga.
En ausencia de anomalías de la columna, el sacro debe formar un ángulo de 30 grados con el eje vertical del cuerpo para mantener el equilibrio con el hueso pélvico inclinado. Pero si la primera vértebra sacra sobresale un poco más de lo necesario (debido a anomalías congénitas o lesiones), esto limitará el espacio para las raíces nerviosas espinales que emergen de 1 segmento sacro, así como para los conductos. Si esto se combina con la sacralización (crecimiento de la última vértebra lumbar a la primera sacra), también se estrechará el lugar para la raíz del segundo segmento sacro. Luego, la osteocondrosis que se ha desarrollado aquí (especialmente los osteofitos posteriores) y sus complicaciones (hernia intervertebral) se sentirán rápidamente con un síndrome de dolor localizado en el perineo y la cara interna del muslo.
Cabe señalar que la sacralización de la columna no ocurre inmediatamente después del nacimiento. La última fusión de la vértebra lumbar con el sacro comienza a los 13-14 años y finaliza a los 23-25 años. Hay situaciones en las que la primera vértebra sacra permanece desatada de por vida, realizando la función de la sexta lumbar. Tales anomalías crean aquí más requisitos previos para el desarrollo de la osteocondrosis, y también a menudo se combinan con la falta de cierre (total o parcial) del canal sacro, el tubo curvo a través del cual el nervio sacro sale de la columna vertebral a través de los agujeros sacros.
Osteocondrosis de la columna cervical y torácica
La osteocondrosis de la columna cervical y torácica ocurre cuando una persona no presta atención a los procesos distróficos que se desarrollan en el disco entre las vértebras cervicales inferiores. Como resultado, el "círculo en el agua" comienza a desviarse de tal "roca": la columna subyacente (tórax) comienza a involucrarse en el proceso.
Una condición en la que los segmentos de las regiones cervical y torácica, que están ubicados lejos uno del otro, están sujetos a cambios en los discos y las vértebras que los rodean, se desarrollan con menos frecuencia.
Osteocondrosis lumbar y sacra
Todo el sacro y las últimas vértebras lumbares son la base de toda la columna vertebral: brindan su apoyo y experimentan la carga máxima. Si recae sobre él una carga adicional, especialmente si la genética, los requisitos hormonales se desarrollan para esto, o una persona sufre constantemente de falta de microvibración, se desarrolla osteocondrosis de la región lumbosacra (puede encontrar más sobre esto aquí: "Causas de la osteocondrosis").
El disco entre las vértebras lumbares suele sufrir primero, luego (según el mecanismo descrito en la sección anterior) el sacro se ve involucrado en el proceso. Además, la osteocondrosis lumbosacra a menudo se denomina una afección cuando la articulación entre la última vértebra lumbar y el sacro sufre cambios distróficos.
extensivo o polisegmentario
La enfermedad se desarrolla en el 12% de los casos de osteocondrosis. Este es el tipo de enfermedad más grave, cuando el proceso distrófico ocurre en varios segmentos (los segmentos son dos vértebras, superior e inferior, que rodean el disco intervertebral afectado) de la columna vertebral. Ambos segmentos de un departamento (p. ej. , osteocondrosis de disco entre las vértebras cervicales 4 y 5 y 6 y 7) y segmentos no relacionados de diferentes departamentos pueden verse afectados. Por ejemplo, se puede desarrollar osteocondrosis de disco entre 4-5 vértebras cervicales (C4-C5) y disco entre 4 y 5 vértebras lumbares (L4-L5).
Debido a que la osteocondrosis polisegmentaria no ocurre, el deterioro se desarrolla en todos los departamentos al mismo tiempo. A menudo, el deterioro se desarrolla en un departamento, luego en otro. Esto conduce a la aparición de diagnósticos "domésticos", como la osteocondrosis viajera. La medicina oficial no lo reconoce y le asigna a alguien que se ha hecho tal "diagnóstico" un estudio adicional para entender la causa de sus síntomas.
Etapa (período)
La literatura moderna describe la osteocondrosis espinal como un proceso crónico propenso a la recurrencia. Se desarrolla a una edad temprana (principalmente como resultado de una lesión o un movimiento inadecuado, levantamiento de pesas), se desarrolla a diferentes velocidades, puede ralentizarse (se produce una remisión de la osteocondrosis) o puede continuar de forma continua. En los ancianos, por el contrario, se observa un curso lento de la enfermedad.
Los neurólogos distinguen varias etapas (períodos) según cómo se altere la estructura del disco intervertebral:
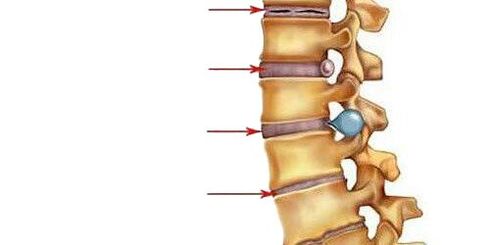
- Yo período.Aquí, hay una disminución en la cantidad de agua en la composición del núcleo pulposo, el centro amortiguador del disco intervertebral, y aparecen grietas en sus anillos fibrosos. El núcleo pulposo cambia de forma y se desplaza hacia atrás (hacia el ligamento longitudinal posterior, que corre a lo largo de la superficie posterior del cuerpo vertebral). Tal movimiento intradiscal del núcleo pulposo provoca una irritación nerviosa transitoria (en la región cervical - sinuvertebral). Esto está indicado por un dolor menor en el cuello o la espalda correspondiente, rigidez de movimiento, uso de posturas especiales en las que hay poco alivio del dolor. Si se desarrolla osteocondrosis en la región lumbar, la lordosis lumbar se suaviza.
- II periodocaracterizado por la formación de subluxaciones, movilidad patológica en el segmento espinal afectado. Esto se debe al hecho de que los tejidos como el cartílago del disco (anillo fibroso), ubicado alrededor del núcleo pulposo, comienzan a secarse gradualmente: la altura del disco disminuye. Donde el anillo fibroso está más estratificado, el núcleo pulposo se precipita, lo que ayuda a desinflarlo aún más (por lo general, esto sucede hacia el ligamento longitudinal posterior más débil). Este período de osteocondrosis está indicado por dolor a nivel del segmento afectado, los músculos por encima y por debajo del segmento están constantemente tensos, tratando de sostener las vértebras para no dañar la médula espinal.
- III periodocaracterizado por la ruptura completa del anillo fibroso, por lo que el núcleo pulposo se desplaza dentro de él y sobresale entre las vértebras (se forma una hernia intervertebral). El núcleo pulposo también puede prolapsarse hacia la luz del conducto raquídeo (secuestro del disco). El cartílago que cubre las vértebras se vuelve más delgado debido a que la capa entre ellas se vuelve más pequeña. El grado de los síntomas depende de la dirección en la que se mueva el disco intervertebral: si hacia la abertura donde salen las raíces espinales, se sentirá un dolor que se propaga a lo largo de las fibras nerviosas (es decir, si se desarrolla osteocondrosis en la parte inferior del cuello uterino o en la parte superior del tórax). , se sentirán en los brazos, y si en la zona lumbar, entonces en las piernas), sufre la sensibilidad de los órganos disecados; si hacia el canal espinal a lo largo de la línea media, el dolor de espalda se vuelve constante, la movilidad y la sensibilidad de las extremidades se ven afectadas, la función de los órganos internos que reciben preservación del segmento afectado sufre, si el núcleo pulposo penetra en las vértebras ubicadas arriba o abajo, hay será enfermedad asintomática;
- período IV.Los tejidos del disco intervertebral afectados son reemplazados por tejido cicatricial, debido a que la movilidad en este segmento de la columna vertebral está limitada o perdida. En los segmentos vecinos, las vértebras se ven obligadas a cambiar, se desarrolla inflamación y artrosis entre sus procesos. Los osteofitos comienzan a emerger del hueso: crecimiento óseo. Los ligamentos longitudinales pueden endurecerse. Los bordes de las vértebras están deformados por osteofitos y los ligamentos oss adyacentes forman una especie de soporte óseo. Esto es espondiloartrosis.
Cuando los músculos están involucrados en el proceso, tratando de estabilizar la columna vertebral, se producen espasmos y se aprietan los vasos locales. Debido a esto, se desarrolla un edema que comprime las raíces nerviosas. Hay dolor. Este es -picanteperíodo de enfermedad. Si comienza el tratamiento durante este período, limite la actividad motora en la parte dañada, use analgésicos (también es antiinflamatorio), luegoataquela osteocondrosis desaparece en 5-7 días. subaguda o2 periodosenfermedad.
El período subagudo dura alrededor de 12 a 14 días. Si en esta etapa no tiene demasiado frío, no levante pesas, no haga movimientos bruscos, la osteocondrosis entra en remisión.
Gravedadla osteocondrosis rara vez se desarrolla "por sí sola" si una persona se ocupa de agregar una falta de microvibración en el cuerpo (esto se logra con la ayuda de una alta actividad motora y / o procedimientos de fonación) y mantiene un suministro de sangre adecuado al área afectada.
La gravedad de la osteocondrosis puede causar:
- hipotermia;
- levantamiento de pesas;
- estrés severo;
- movimientos repentinos;
- secuencias realizadas de manera poco profesional;
- consumo de alcohol;
- frío;
- cambios repentinos de calor y frío (por ejemplo, sumergirse en agua fría después de un baño o sauna);
- curvas frecuentes;
- permanecer mucho tiempo en una posición doblada.
Etapas de la osteocondrosis
En su desarrollo, la osteocondrosis pasa por una determinada etapa. Se llaman grados, y dependiendo del grado, el médico planifica el tratamiento.
Para comprender cómo la enfermedad afecta el trabajo, la capacidad de autocuidado, la autosuficiencia, los neurólogos domésticos distinguen 5 grados de osteocondrosis:
Grado |
Severidad del dolor y otros síntomas. |
Violación de la capacidad de trabajo y la capacidad de trabajo. |
|---|---|---|
1 grado |
En la primera etapa, el dolor es insignificante, ocurre durante el ejercicio y desaparece durante el reposo. Solo se pueden detectar puntos de dolor. |
Guardado al hacer cualquier trabajo |
2 grados |
El dolor no es intenso, aparece durante el reposo, aumenta con el ejercicio, pero si tomas una posición cómoda o detienes la carga, el dolor desaparecerá. En la segunda etapa, se notan cambios en la configuración de la columna vertebral, se sienten músculos tensos. Movilidad limitada de la columna |
Si hablamos de trabajadores no físicos o trabajo físico ligero, se conserva la capacidad de trabajo. Si una persona trabaja duro, la capacidad de trabajar es limitada. Alguien tuvo que detenerse por un tiempo en el trabajo, tratando de evitar el esfuerzo físico. |
3 grados |
El dolor es más pronunciado, exacerbado por la energía. Se revelan síntomas neurológicos que vulneran la capacidad de trabajo. |
pegar. Solo los trabajadores del conocimiento pueden seguir trabajando. Se reduce la capacidad para realizar las actividades del hogar, pero se conservan el autocuidado y la capacidad de moverse libremente. |
4 grados |
Además del dolor intenso, también aparecen síntomas neurológicos: mareos, sensibilidad alterada |
Perdido por cualquier trabajo. Puede moverse por el local, simplemente apoyándose en un bastón. Intenta moverse solo cuando es necesario para satisfacer necesidades fisiológicas. |
5 grados |
El dolor y otros síntomas se manifiestan durante el descanso. El hombre tuvo que quedarse en cama. |
Perdido para cualquier tipo de trabajo. La persona necesita atención. |
La osteocondrosis de la columna vertebral, en cualquier departamento en el que se forme y en cualquier etapa que haya alcanzado, debe identificarse y prescribirse un tratamiento oportuno adecuado. Al mismo tiempo, el tratamiento debe ser integral e incluir no solo tomar medicamentos para aliviar los síntomas, sino también otros métodos (primarios) de tratamiento destinados a eliminar la causa de la enfermedad.
















































